Schläuche, Pumpen, Schutzkäfige
Diabetologie(27.08.2018) Neueste medizintechnologische Ansätze können Diabetes-Patienten das Leben erleichtern. Am Universitätsklinikum Freiburg werden sie erforscht und erprobt.
Schlauch im Darm
Leiden Menschen, die an Diabetes Typ 2 erkrankt sind, gleichzeitig an starkem Übergewicht, sind Diabetes-Medikamente weniger wirksam. Dr. Katharina Laubner kann diesen Patientinnen und Patienten mit einem 60 Zentimeter langen und fünf Gramm leichten Kunststoff-Schlauch helfen. An der Klinik für Innere Medizin II des Universitätsklinikums Freiburg setzt Laubner, Fachärztin der Abteilung für Endokrinologie und Diabetologie, gemeinsam mit Dr. Henning Schwacha aus der Interdisziplinären Gastrointestinalen Endoskopie (Leitung: Privatdozent Dr. Arthur Schmidt) den „Endobarrier“ im Rahmen einer Magenspiegelung in den obersten Teil des Dünndarms ein.

Ein dünner Kunststoffschlauch verhindert, dass die Nahrung im oberen Darmbereich aufgenommen wird - und hilft so beim Abnehmen. © KPG/istockphoto
So wird verhindert, dass sich Speisebrei und Darmschleimhaut berühren.„Die Patienten nehmen weniger Kalorien auf und fühlen sich schneller satt. Beides wirkt sich positiv auf die Diabeteserkrankung aus und reduziert deutlich das Körpergewicht“, sagt Laubner, die den Erfolg der Behandlungsmethode in einer bundesweiten Studie untersucht. Nach spätestens einem Jahr wird der Schlauch wieder entfernt. „Ein großer Vorteil des Verfahrens ist,dass kein operativer Eingriff nötig ist. Einsetzen und Entfernen sind per Endoskop möglich.“ Natürlich erfolgt eine intensive diabetologische Nachbetreuung der Patientinnen und Patienten nach dem Eingriff durch die Experten der Abteilung für Endokrinologie und Diabetologie am Universitätsklinikum Freiburg, die mit diesem Verfahren deutschlandweit die größte Erfahrung haben. Besonders gute Ergebnisse haben die Freiburger Ärzte damit erzielt, das Verfahren vor einer operativen Magenverkleinerung einzusetzen.So lässt sich zunächst der allgemeine Gesundheitszustand der Patienten verbessern und das Operationsrisiko senken.
Unterstützung für die Bauchspeicheldrüse
Ein Leben zu führen, ohne ständig Blutzucker messen und Insulin spritzen zu müssen: Das ist ein Wunsch, den insbesondere junge Menschen mit Typ-1-Diabetes hegen. „Neue technische Verfahren können diesen Menschen das Leben wesentlich erleichtern“, sagt Professor Dr. Jochen Seufert, Leiter der Abteilung Endokrinologie und Diabetologie am Universitätsklinikum Freiburg. Bisher müssen die Betroffenen bis zu zehnmal täglich mit einem Tropfen Blut aus der Fingerkuppe ihren Blutzuckerspiegel prüfen und die benötigte Menge mit einem sogenannten Insulin-Pen unter die Haut spritzen. Diese Arbeit können technische Pumpensysteme immer besser übernehmen.
„Bereits heute versorgen wir bestimmte Patienten mit sogenannten halbgeschlossenen Sensor-Pumpensystemen“, erklärt Seufert. Dabei trägt der Patient eine Pumpe am Körper, die laufend eine vorprogrammierte Menge Insulin abgibt. Gleichzeitig funkt ein Glukosesensor kontinuierlich die gemessenen Blutzuckerwerte an die Insulinpumpe, wo sie der Patient ablesen kann. Dann passt der Patient bei Bedarf die Insulinabgabe an. Bei Unterzuckerung schaltet die Pumpe ab. Dies schützt die Patienten vor allem im Schlaf vor Unterzuckerungen. Allerdings müssen Patienten immer noch selbstständig die Pumpe bedienen, insbesondere zu den Mahlzeiten. „Bis eine vollautomatische künstliche Bauchspeicheldrüse auf dem Markt ist, kann es noch eine Weile dauern“, dämpft Seufert zu große Erwartungen.
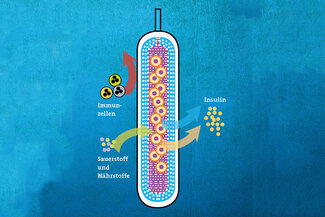
Wie ein Käfig gegen Haiangriffe schützt die Kapsel die neuen Insulin-produzierenden Zellen vor Immunzellen.
Insulinzellen im Schutzkäfig
Bei Diabetes Typ 1 greifen körpereigene T-Immunzellen die Insulin-produzierenden Zellen der Bauchspeicheldrüse an. „Würde man einfach neue Insulin-produzierende Zellen transplantieren, würden diese sofort wieder attackiert“, sagt Dr. Tobias Böttler. Der Oberarzt an der Klinik für Innere Medizin II hat darum gemeinsam mit einem US-amerikanischen Start-up einen neuen Ansatz verfolgt.
Böttler setzte bei Mäusen Insulin-produzierende Zellen in eine winzige Kunststoffkapsel ein und implantierte diese in den Bauchraum. Die Hülle der Kapsel ist durchlässig für Sauerstoff, Nährstoffe und auch für das Insulin. Die Immunzellen können aber nicht eindringen. „Wenn sich das Verfahren auch beim Menschen als sicher erweist, wäre es ein großer Schritt in der Behandlung von Diabetes Typ 1“, sagt Böttler.
Weitere interessante Artikel:
Universitätsklinikum Freiburg
Zentrale InformationTelefon: 0761 270-0
Sie haben eine Frage?
Unternehmenskommunikation
Breisacher Straße 15379110 Freiburg
Telefon: 0761 270-84830
kommunikation@uniklinik-freiburg.de


