Exzellenz in der VHL-Versorgung






Was sind Hämangioblastome?
Hämangioblastome sind seltene, histologisch gutartige, stark vaskularisierte Tumoren des Gehirns und des Rückenmarks, die sporadisch oder im Zusammenhang mit der autosomal-dominant vererbten von-Hippel-Lindau (VHL)-Erkrankung auftreten. Kinder oder Erwachsene mit VHL-Erkrankung haben eine von mehr als 300 bekannten Keimbahnmutationen des auf Chromosom 3 lokalisierten VHL-Gens und neigen somit dazu, Hämangioblastome zu entwickeln.
Extrem selten geschieht dies bereits ab dem 6. Lebensjahr, selten im Alter von 12-18 Jahren und typischerweise und fast immer im Erwachsenenalter. Es gibt eine Fülle von VHL-assoziierten Tumoren und Zysten, hauptsächlich im zentralen Nervensystem, in der Niere, der Bauchspeicheldrüse, den Nebennieren und den Fortpflanzungsorganen.
Hämangioblastome des zentralen Nervensystems sind gutartige Tumore. Sie entstehen zumeist in der hinteren Schädelgrube oder im Rückenmark. Diese Tumore können sporadisch oder familiär gehäuft als Manifestation der VHL-Erkrankung auftreten. Typischerweise wachsen die Tumore mit einer großen Zyste. Diese enthält wandständig einen kleinen soliden Anteil - den eigentlichen Tumor. Die Zysten enthalten eine bernsteinfarbene Flüssigkeit und formieren sich im Bereich des Rückenmarks ebenfalls als Zysten.
Zu den Symptomen bei Hämangioblastomen im Kleinhirn gehören hauptsächlich Kopfschmerzen, Übelkeit, Gleichgewichtsstörungen, Gangunsicherheit und Drehschwindel. Bei fortgeschrittenen Tumoren kann es auch zu Störungen des Bewusstseins kommen. Treten die Tumore im Rückenmark auf, so können die betroffenen Patienten Gefühlsstörungen und Lähmungserscheinungen entwickeln. Außerdem kann eine Gangunsicherheit auftreten. Auch Störungen beim Stuhlgang und Wasserlassen gehören zu den möglichen Symptomen. Seltener verursachen die Tumore Schmerzen.
Die von-Hippel-Lindau-Erkrankung
Das erbliche Tumorsyndrom wurde nach den Ärzten Eugen von Hippel und Arvid Lindau benannt, die die Erkrankung Anfang des 20. Jahrhunderts entdeckten. Neben Hämangioblastomen beinhaltet die VHL-Erkrankung auch Netzhauttumoren (Retinale Angiome), Nierentumoren und Tumoren der Nebenniere (Phäochromozytome). Außerdem können Tumore im Innenohr, den Nebenhoden und der Bauchspeicheldrüse auftreten.
Im Rahmen der VHL-Erkrankung entwickeln die betroffenen Patienten meist mehrere Hämangioblastome. Dieser Umstand muss bei der operativen Therapie berücksichtigt werden. Da immer mit dem Auftreten neuer Tumore gerechnet werden muss, ist eine endgültige Heilung chirurgisch nicht möglich. Obgleich die Entfernung von Hämangioblastomen des zentralen Nervensystems meist ohne Langzeitschädigungen erfolgen, ist es nicht sinnvoll, bei einem Patienten mit der VHL-Erkrankung alle Tumore zu entfernen.
Aus diesen Voraussetzungen ergibt sich in der Praxis folgendes Vorgehen: Patienten mit der VHL-Erkrankung werden mittels jährlicher Kernspintomographie (MRT) des Gehirns und des Rückenmarks überwacht. Es wird dann individuell besprochen, welche Tumore entfernt werden sollten. Generell ist es sinnvoll, diejenigen Hämangioblastome zu entfernen, welche Beschwerden verursachen. Bei asymptomatischen Tumoren, die im Verlauf an Größe zunehmen und raumfordernd wirken, empfehlen wir oftmals auch die Entfernung.
Das hat den folgenden Hintergrund: Wir haben bei einer großen Zahl von Patienten den Zustand vor und nach der Operation verglichen. Dieser Vergleich zeigte, dass es im Allgemeinen zu keiner Änderung des Beschwerdebildes und des Funktionszustandes kommt. Zum einen bedeutet dies, dass durch eine Operation im Regelfall keine bleibenden Schäden entstehen. Zum anderen zeigte sich, dass einmal aufgetretene Beschwerden sich durch eine Operation nicht mehr rückgängig machen lassen. Wir sind daher der Überzeugung, dass es ideal ist, die Tumore zu einem Zeitpunkt zu entfernen, zu dem sie noch keine Beschwerden verursachen.
Behandlung von Hämangioblastomen
Im Allgemeinen wachsen die Tumore langsam, so dass eine jährliche Kontrolluntersuchung ausreicht, um rechtzeitig eingreifen zu können. Für die primäre Diagnostik und Verlaufsbeobachtung ist eine Kernspintomographie (MRT) mit Kontrastmittel das Verfahren der Wahl. Ist eine Behandlung nötig, wird der Tumor i.d.R. mikrochirurgisch entfernt. Da es sich um gutartige Tumore handelt, können die Tumore meist vollständig entfernt werden.

Mikrochirurgische Operationstechnik: Neurochirurgische Eingriffe werden routinemäßig unter Verwendung eines Operationsmikroskops durchgeführt. Hiermit wird der Operationsbereich stark vergrößert und optimal ausgeleuchtet. Während der Operation werden spezielle mikrochirurgische Instrumente eingesetzt.
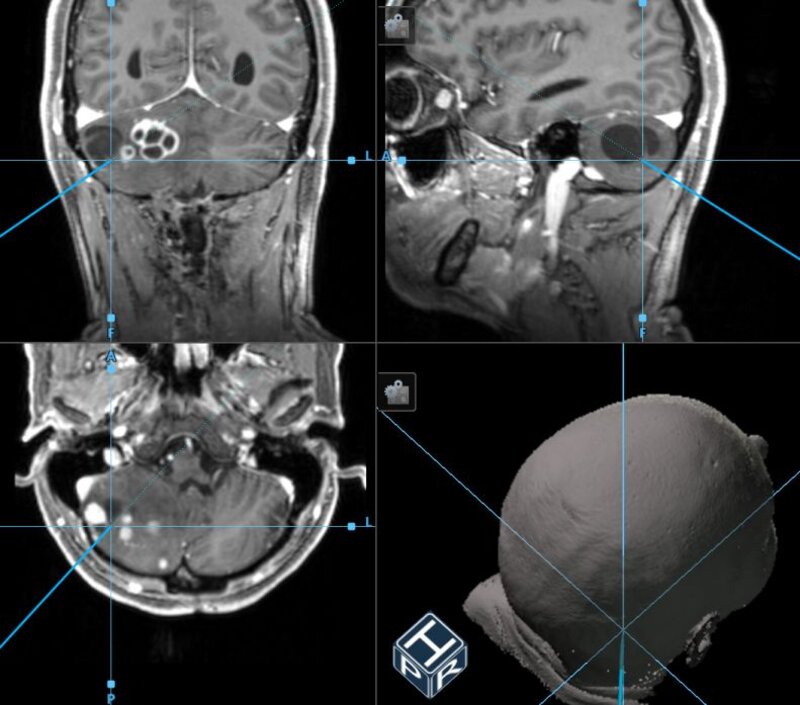
Intraoperative Neuronavigation: Unter Verwendung der intraoperativen Neuronavigation kann jeder beliebige Punkt hochpräzise im 3D Kernspintomographie (MRT)-Datensatz lokalisiert werden. Die Neuronavigation ist somit sowohl für die Planung des operativen Zugangsweges als auch für die gezielte Lagebestimmung von Hämangioblastomen oder deren Zysten von Vorteil.
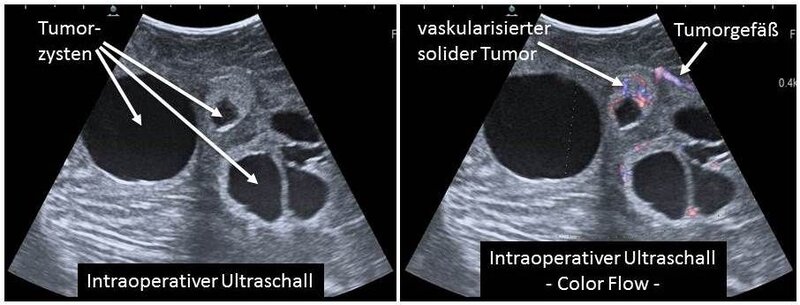
Intraoperativer Ultraschall: Anhand des intraoperativen Ultraschalls können die soliden Tumoranteile und insbesondere die Tumor-assoziierten Zysten dargestellt werden. So kann z. B. zu Beginn einer Operation eine präzise Zystenpunktion zur Senkung des Hirndruckes durchgeführt werden.
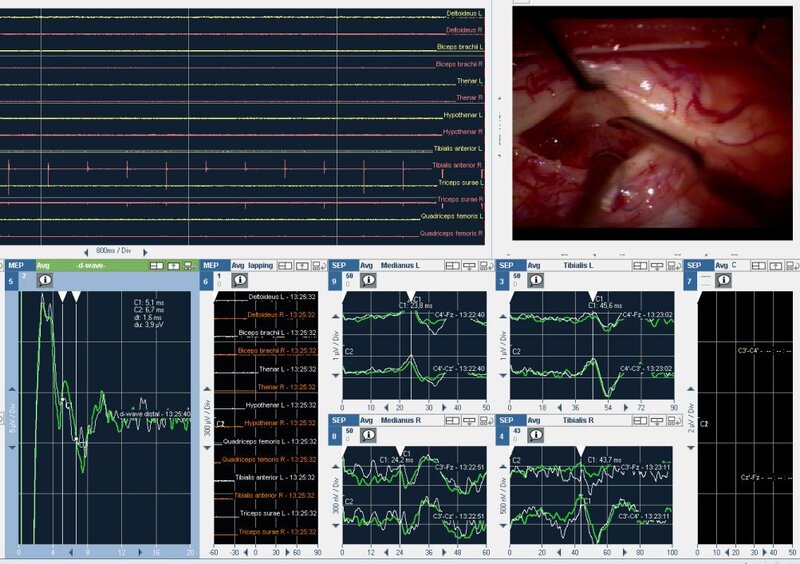
Intraoperatives Neuromonitoring: Hämangioblastome können in äußerst sensiblen Bereichen des zentralen Nervensystems lokalisiert sein. Das intraoperative Neuromonitoring bietet während der Operation Informationen über den Funktionszustand ausgewählter Nervenbahnen und kann somit das Komplikationsrisiko senken.
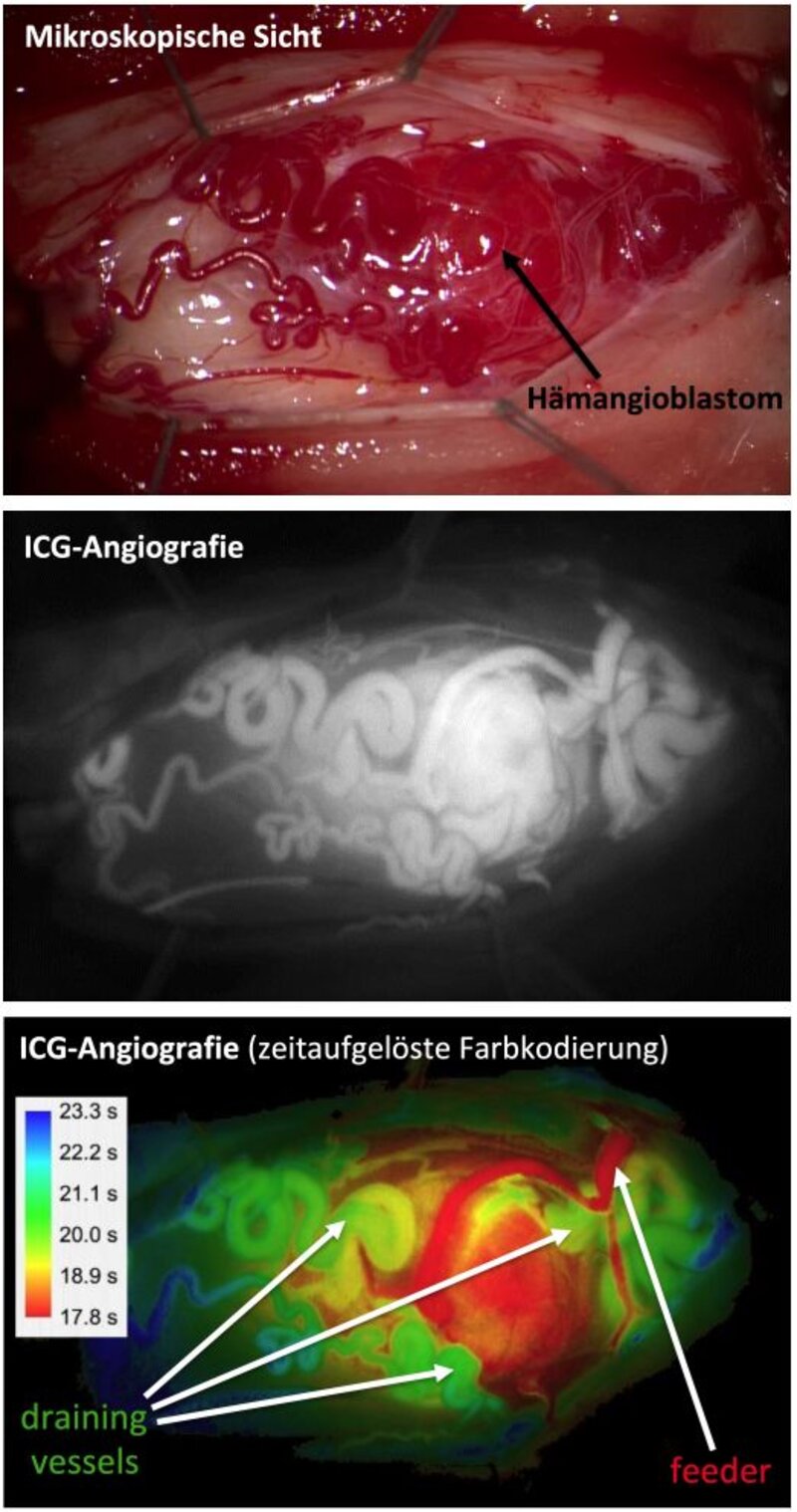
Intraoperative Gefäßdarstellung (ICG-Angiografie): Insbesondere bei der operativen Resektion von intramedullären Hämangioblastomen ist die Identifizierung und Unterscheidung tumorzuführender Blutgefäße (Feeder) von blutableitenden Gefäßen (Drainagevenen) entscheidend. Wir setzen routinemäßig die intraoperative ICG-Video-Fluoreszenz-Angiografie ein.
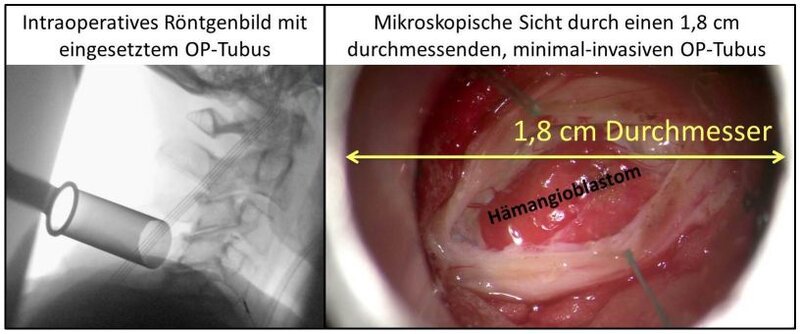
Minimal-invasive Operationstechniken: Die Klinik für Neurochirurgie wendet minimal-invasive Operationstechniken seit vielen Jahren routinemäßig im Bereich der Wirbelsäulenchirurgie an. Auch bei ausgewählten Hämangioblastomen können minimal-invasive Operationsverfahren vorteilhaft sein. Hierdurch resultieren kleinere Operationsnarben und ein minimiertes zugangsbedingtes Gewebetrauma.
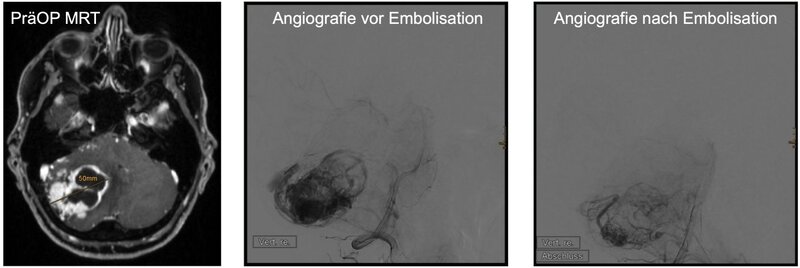
Präoperative Embolisation: Die soliden Tumoranteile der Hämangioblastome sind stark vaskularisiert. Bei größeren soliden Tumoranteilen (ab 2,5 cm Durchmesser) kann vor der operativen Entfernung eine Embolisation des Tumors sinnvoll sein. Hierbei stellen die Kollegen der Neuroradiologie zunächst im Rahmen einer Angiografie die Tumor-assoziierten Blutgefäße dar und können diese dann mit speziellen Materialien präzise verschließen (embolisieren).
Neben der mikrochirurgischen Entfernung von Hämangioblastomen prüfen wir in jeder individuellen Situation auch den Einsatz einer medikamentösen Therapie mit Belzutifan. In enger Zusammenarbeit mit der hiesigen nephrologischen VHL-Ambulanz bieten wir diese neue Behandlungsoption bereits seit einiger Zeit an. Sie kann insbesondere bei ausgeprägtem Hämangioblastom-Befall sinnvoll sein, wenn kein zielführendes chirurgisches Vorgehen möglich ist und keine dringliche Operationsindikation besteht.
Screening und Vorsorge
Für Menschen mit der VHL-Erkrankung ist eine regelmäßige und sorgfältige Vorsorge in spezialisierten, interdisziplinären VHL-Zentren besonders wichtig. Durch die gezielte Überwachung von asymptomatischen Tumoren können unnötige Operationen vermieden und der Krankheitsverlauf möglichst günstig beeinflusst werden.
Unsere Empfehlungen zum Screening von Hämangioblastomen des zentralen Nervensystems im Kindes- und Jugendalter von VHL-Betroffenen basieren auf der weltweit größten Studienkohorte aus Freiburg. Empfohlen wird der Beginn der Vorsorge ab dem 12. Lebensjahr mit einer Kernspintomographie (MRT)-Untersuchung der gesamten Neuroachse (Kopf und gesamte Wirbelsäule) mit Kontrastmittel. Die weiteren Kontrollen erfolgen in Abständen von (1–)2 Jahren, abhängig vom individuellen Befund. Besonders aufmerksam sollten Patientinnen und Patienten mit bestimmten genetischen Veränderungen („trunkierenden Varianten") begleitet werden, da hier eine höhere Manifestationsrate bestehen kann.
Im Erwachsenenalter empfehlen wir grundsätzlich die jährliche Kernspintomographie (MRT)-Untersuchung der gesamten Neuroachse (Kopf und gesamte Wirbelsäule) mit Kontrastmittel. Dies wird im Universitätsklinikum Freiburg im Rahmen des vollständigen Screening-Programms in der Regel an einem Untersuchungstag unter der Koordination der nephrologischen VHL-Ambulanz (Kontakt siehe unten) angeboten.
Häufig gestellte Fragen
Hämangioblastome im Kleinhirn werden häufig durch Kopfschmerzen symptomatisch. Jeder Mensch hat hin und wieder Kopfschmerzen. Wenn die Schmerzen sich aber in ihrer Art oder Intensität deutlich verändern und stetig zunehmen, so kann das ein Hinweis auf ein Tumorwachstum sein. Später treten Übelkeit und Erbrechen hinzu. Ferner treten bei Kleinhirntumoren Koordinationsstörungen auf. Bei Rückenmarkstumoren kann es zu einer Gangstörung, Taubheit, Lähmungen oder auch Schmerzen kommen.
Die Entscheidung zur Operation ist immer eine individuelle Entscheidung. Es gibt zwei typische Situationen, in denen wir eine Operation empfehlen werden: (1) Wenn ein Tumor Beschwerden macht, und (2) wenn ein Tumor, der keine Beschwerden macht, an Größe zunimmt und raumfordernd wird.
Bringen Sie folgendes mit: Ihre persönlichen Gegenstände, eine Einweisung Ihres Hausarztes und eine Liste Ihrer Medikamente. Wenn Sie wegen anderer Krankheiten in Behandlung sind, bitte bringen Sie die Befunde mit. Insbesondere Befunde über Herz- oder Lungenerkrankungen sind für den Narkosearzt wichtig. Ferner sollten Sie die Ihnen verfügbaren Röntgen-, CT- und Kernspintomographie (MRT)-Bilder mitbringen. Dies ist für die Operation wichtig.
Etwa eine Woche. Am ersten Tag werden Sie untersucht und auf die Operation vorbereitet. Am zweiten Tag findet im Allgemeinen die Operation statt. Unsere Patienten werden üblicherweise am 5. Tag nach der OP entlassen. Bitte organisieren Sie gegebenenfalls schon im Vorfeld Hilfe durch Angehörige oder Freunde für die ersten Tage, wenn Sie nach Hause kommen.
Hämangioblastome unterscheiden sich von anderen Tumoren dadurch, dass sie sehr stark durchblutet sind. Dadurch sind sie etwas schwieriger zu operieren als vergleichbare Tumoren. Wenn der Chirurg darauf eingestellt ist, ist die Operation im Allgemeinen nicht gefährlich, sondern stellt einen Routineeingriff dar. Es ist aber empfehlenswert, die Operation an einem größeren Zentrum durchführen zu lassen, an dem umfangreiche Erfahrungen im Umgang mit Hämangioblastomen vorliegen.
Nein, nicht generell. Nach Operation von Kleinhirntumoren ist im Allgemeinen keine Reha erforderlich. Patienten die an einem Tumor im Rückenmark oder Hirnstamm operiert werden, haben in etwa 20% der Fälle nach der Operation vorübergehend leichte Schwierigkeiten mit dem Gehen. In dieser Situation kann eine Reha sinnvoll sein, die wir dann für Sie organisieren.
Nach der Operation von Tumoren des Gehirns sollten Sie etwa 4 Wochen mit dem Fliegen warten. Einerseits können sich Luftansammlungen im Kopf befinden, die sich bei Unterdruck ausdehnen können, andererseits besteht ein erhöhtes Thromboserisiko.
Nach Hirnoperationen dürfen Sie für 3 Monate kein Auto fahren, da in seltenen Fällen epileptische Anfälle auftreten können. Ansonsten gibt es keine formalen Verbote. Fangen Sie nach der OP langsam und schrittweise an, ihren alltäglichen Aktivitäten nachzugehen. Sie werden selbst sehen, was Ihnen gut bekommt und was weniger.
Nach 10 Tagen können die Klammern oder Fäden entfernt werden. Zwei Tage später darf man die Haare waschen. Die Wundheilung erstreckt sich dann aber noch über mehrere Wochen. Direkte Sonneneinstrahlung auf die Wunde sollte vermieden werden. Es dauert einige Monate, bis der Knochendeckel am Schädel fest eingewachsen ist. Kontaktsportarten sollten daher 3 Monate vermieden werden.
Kontaktieren Sie uns bei weiteren Fragen über die neurochirurgische VHL-Ambulanz (siehe unten). Ferner kann das Gespräch mit anderen Betroffenen hilfreich sein. Dafür steht eine Selbsthilfegruppe zur Verfügung, der Verein VHL (von Hippel-Lindau) betroffener Familien e.V..
Neurochirurgisches VHL-Team – Ihre Spezialisten

Prof. Dr. med. Jan-Helge Klingler
Geschäftsführender Oberarzt
Facharzt für Neurochirurgie
E-Mail

PD Dr. med. Marc Hohenhaus
Funktionsoberarzt
Facharzt für Neurochirurgie
E-Mail

Dr. med. Roberto Doria-Medina
Facharzt für Neurochirurgie
E-Mail

Dr. med. Nicolas Neidert
Facharzt für Neurochirurgie
Koordinator des Neuroonkologischen Zentrums
E-Mail

PD Dr. med. Christine J. Gizaw
Konsiliarärztin
Fachärztin für Neurochirurgie, FEBNS
E-Mail
Neurochirugische VHL-Ambulanz
Leitung: Prof. Dr. Jan-Helge Klingler
Ambulante Anmeldung:
Tel. 0761 270-50270
E-Mail: ambulant.neurochirurgie@uniklinik-freiburg.de
Stationäre Anmeldung:
Tel. 0761 270-51380
E-Mail: neurochirurgie@uniklinik-freiburg.de
Nephrologische VHL-Ambulanz
Innere Medizin IV
Leitung: Dr. Athina Ganner
Anmeldung: Hr. Gani Berisha
Tel. 0761 270-34560

