Lungenkrebs
ThoraxchirurgieLungenkrebs ist weltweit und auch in Deutschland die häufigste zum Tode führende Krebserkrankung des Mannes. Bei der Frau steht Lungenkrebs nach Brustkrebs und Dickdarmkrebs an dritter Stelle der bösartigen Erkrankungen. Trotz intensiver Bemühungen in Früherkennung, Diagnostik und Therapie ist die Fünf-Jahres-Überlebensrate in den letzten 25 Jahren nur um wenige Prozent angestiegen und liegt derzeit bei ca. 13 %. Wenn ein frühes, operables Erkrankungsstadium vorliegt, ist sie jedoch deutlich besser (50–90 %). Durch eine Operation kann die Erkrankung manchmal auch vollständig geheilt werden.
Das Lungenkarzinom ist der Endpunkt einer sich über den Verlauf von Jahren bis Jahrzehnten erstreckenden Folge von Zellschädigungen durch sogenannte Karzinogene (krebserzeugende Substanzen). So kann es z. B. zu einer Änderung des Zelltyps der Zellen der Bronchialschleimhaut kommen (Metaplasie), oder die vorhandenen Zellen können durch andauernde Schädigungen mikroskopische Veränderungen (Dysplasien) aufweisen. Diese Dysplasien können an Zahl und Schwere zunehmen und letztlich zu einem Übergang in ein zunächst auf die Bronchialschleimhaut begrenztes Karzinom führen (sog. Carcinoma in situ), aus dem sich im weiteren Verlauf ein über die Schleimhautgrenze hinaus- und in die Lunge einwachsender Tumor entwickelt.
Symptome
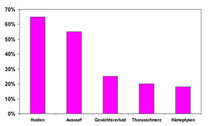
Wie bei vielen anderen Tumorerkrankungen gibt es beim Lungenkarzinom keine Frühsymptome. Die häufigsten Symptome, die den Patienten zum Arzt führen, sind:
- Husten
- Auswurf
- Gewichtsabnahme
- Schmerzen im Brustkorb oder Rücken
- Bluthusten
- Atemnot
- Fieber
Alle diese Symptome sind unspezifisch und zum großen Teil bei starken Rauchern sowieso schon vorhanden. Daher vergeht oft einige Zeit, bevor die Diagnose gestellt wird. Aus diesem Grunde ist es wichtig, bei Änderungen der Symptome hellhörig zu werden.
Neben den oben aufgeführten Symptomen treten manchmal auch tumorspezifische Symptome auf. So kann der Tumor in den Stimmbandnerv einwachsen. Der Patient merkt dies durch eine relativ schnell zunehmende Heiserkeit. Verlegt das Lungenkarzinom einen Bronchus der Lunge, so kann das in dem betreffenden Lungenabschnitt entstehende Sekret nicht mehr durch den Bronchus abfließen und es kommt zu einem Sekretstau mit der Folge einer Lungenentzündung, die trotz Antibiotikagabe bleibt oder erneut auftritt. Immer wiederkehrendes Fieber mit bleibenden Veränderungen im Röntgenbild sind daher typische für das Vorliegen eines Bronchusverschlusses. Darüber hinaus gibt es sogenannte paraneoplastische Syndrome, die Begleitreaktionen des Körpers bei bösartigen Tumoren sind und durch vom Tumor freigesetzte Hormone oder hormonähnliche Substanzen verursacht werden. Diese Syndrome können Hormondrüsen, das Nervensystem, die Zusammensetzung des Blutes und die Haut betreffen. Stellvertretend seien hier das Lambert-Eaton-Syndrom (Muskelschwäche der oberen und unteren Extremitäten, Harnverhalt, Verstopfung, Sensibilitätsstörungen u. a.) und eine Erhöhung des Calcium-Spiegels im Blut (verstärkter Durst, vermehrte Harnproduktion, Verwirrtheitszustände u. a.) genannt.
Diagnose
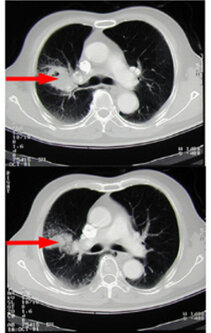
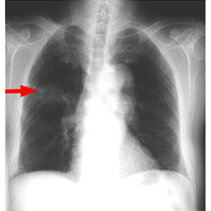
Laboruntersuchungen sind zur Diagnose eines Lungenkarzinoms in den meisten Fällen ungeeignet. Eine Röntgenuntersuchung von Brustkorb und Lunge in 2 Ebenen ist die Basisdiagnostik. Ein Normalbefund schließt aber nicht das Vorhandensein eines zentral gelegenen oder eines erst kleinen Lungenkarzinoms aus. Aus diesem Grunde sollte die Diagnostik auch bei unauffälligem Röntgenbild bei begründetem Verdacht immer durch eine Computertomographie sowie durch eine Bronchoskopie (Spiegelung der Bronchien) ergänzt werden. Finden sich auch hier keine Hinweise für ein Lungenkarzinom, so kann man davon ausgehen, dass tatsächlich kein Lungenkarzinom vorliegt.
Zeigt die Computertomographie jedoch einen verdächtigen Befund ist es wichtig, diesen über eine feingewebliche Untersuchung abzuklären. D. h., man muss auf irgendeinem Wege mit einer Nadel oder einer Zange an den Befund gelangen, um Proben gewinnen zu können, die der Pathologe nach Färbungen dann unter dem Mikroskop beurteilt. Nur auf diesem Wege können der Tumor bewiesen und die Tumorart bestimmt werden und somit die Auswahl der geeigneten Therapie erfolgen. Für die Probengewinnung stehen uns mehrere Möglichkeiten zur Verfügung. Welche Methode herangezogen wird, ist abhängig von der Lage des Tumors. Die zentral in den Bronchien wachsenden Tumore kann man am einfachsten über eine Spiegelung der Bronchien erreichen. Eine ergänzende Ultraschallsonde am Bronchoskop (endobronchialer Ultraschall) kann bei der Probengewinnung hilfreich sein. Die in den äußeren Lungenabschnitten wachsenden Herde sind über einer Spiegelung nicht mehr zugänglich. Hier kann manchmal unter zu Hilfenahme eines CT- oder Ultraschallgerätes durch die Brustwand die Probe entnommen werden. Häufig ist aber auch eine Operation erforderlich, um an den Herd zu gelangen. Je nach Lage des auffälligen Befundes kann dies durch eine minimalinvasive Schlüssellochoperation erfolgen.
Die Ultraschalluntersuchung des Thorax spielt mit Ausnahme der erwähnten Lungentumore, die bis an die Lungenoberfläche wachsen, nur eine untergeordnete Rolle, da die Ultraschallwellen von Luft reflektiert werden und die Lunge daher mit dem Ultraschall nicht einsehbar ist. Die mikroskopische Untersuchung von ausgehustetem Bronchialsekret ist eine sehr unsensible und unspezifische Methode. Das heißt, bei vorliegendem Lungenkrebs weist die Untersuchung dennoch den Tumor nicht nach, und umgekehrt bedeutet ein negativer Test nicht, dass kein Lungenkrebs vorliegt.
Therapie
In Bezug auf die Therapie des Lungenkarzinoms unterscheidet man zwei Gruppen:
- Nicht-kleinzellige Lungenkarzinome (non small cell lung cancer = NSCLC)
- Kleinzellige Lungenkarzinome (small cell lung cancer = SCLC)
Zu den nicht-kleinzelligen Lungenkarzinomen werden unterschiedliche Karzinomtypen (Plattenepithelkarzinom, Adenokarzinom, großzelliges Karzinom) zusammengefasst, da sie sich in ihrem Wachstums- und Streuungsverhalten ähneln und somit auch ähnlich therapiert werden. Das kleinzellige Lungenkarzinom wird von den anderen Karzinomen abgegrenzt, da es deutlich schneller wächst und Tumorabsiedelungen häufiger auftreten. Eine Operation und Heilung ist daher bei dieser Tumorart seltener möglich. Neben den nicht-kleinzelligen Lungenkarzinomen und den kleinzelligen Lungenkarzinomen gibt es seltene andere Unterformen.
Ist die Diagnose „Lungenkrebs“ gesichert, muss als nächster Schritt geklärt werden, welches Tumorstadium vorliegt, d. h. wie weit die Tumorerkrankung fortgeschritten ist. Das bedeutet, dass geschaut werden muss, ob der Lungenkrebs bereits gestreut hat oder nicht. Der Tumor streut dabei meist zunächst über die Lymphbahnen in die Lymphknoten der Lungenwurzel oder des Raumes zwischen den Lungen (Mediastinum). Im weiteren Verlauf der Erkrankung breitet sich der Lungenkrebs weiter aus und es kommt zu Fernmetastasen.
Die Stadienbestimmung (auch „Staging“ genannt) erfolgt durch weitere bildgebende Verfahren (PET-CT und Kernspintomographie oder CT des Schädels, alternativ kommen manchmal auch Ultraschall oder CT des Bauches und die Knochenszintigraphie zum Einsatz). Bei begründetem Verdacht kann es erforderlich sein, nur zum Zwecke der Stadienbestimmung eine Intervention oder Operation durchzuführen (z. B. Bronchoskopie mit ultraschallgesteuerter Lymphknotenpunktion, Mediastinoskopie, Thorakoskopie). Der Aufwand der Stadienbestimmung ist insofern von Bedeutung, als dass die empfohlene Therapie entscheidend vom Tumorstadium abhängt.
Zum Beispiel kann ein früh erkannter Lungenkrebs optimal durch eine alleinige Operation behandelt werden. Ein Lungenkrebs, der bereits stärker gestreut hat, kann hingegen durch eine Operation nicht mehr adäquat behandelt werden, da die Erkrankung dann bereits im Körper verteilt ist. Hier muss die Behandlung über das Blut in Form einer Chemotherapie erfolgen, um alle Tumorzellen erreichen zu können. Für die dazwischen liegenden Stadien haben wissenschaftliche Untersuchungen gezeigt, dass die Prognose verbessert werden kann, wenn ergänzend zu einer Operation auch eine Chemotherapie ggf. mit zusätzlicher Bestrahlung durchgeführt wird. Manchmal ist es sinnvoll, die Chemotherapie vor der Operation durchzuführen.
Entscheidend für die Prognose des Patienten ist die möglichst frühe Erkennung von Lungenkrebs – je früher er erkannt wird, umso höher sind die Überlebenschancen nach adäquater Therapie.
Die Therapie des Lungenkarzinoms stützt sich auf 3 Säulen:
- Operation
- Chemotherapie
- Strahlentherapie
Entscheidend dafür, welche Therapie ausgewählt wird, sind der Gewebetyp (nicht-kleinzelliges Lungenkarzinom oder kleinzelliges Lungenkarzinom), das Tumorstadium sowie begleitende Erkrankungen. Die optimale Therapie sollte für jeden Patienten in einer interdisziplinären Konferenz aus Chirurgen, Onkologen, Strahlentherapeuten, Pathologen, Nuklearmedizinern und Radiologen festgelegt werden.
Chirurgische Therapie
Die chirurgische Therapie ist Mittel der Wahl beim nicht-kleinzelligen Lungenkarzinom, sofern die Untersuchungen keine Metastasen (Tumorabsiedelungen) in anderen Organen zeigen, eine vollständige Entfernung des Tumors durch die Operation erreicht werden kann und der Patient ausreichend gesund ist, um eine Operation zu überstehen. Manchmal kann aufgrund mangelnder Lungenreserven eine Operation nicht durchgeführt werden, da die meisten Patienten mit Lungenkrebs langjährige Raucher sind und deswegen teilweise erhebliche Schädigungen der Lungen und des Herz-Kreislaufsystems aufweisen. Lediglich 30 % der Patienten mit nicht-kleinzelligem Lungenkarzinom sind zur Zeit der Diagnosestellung operabel. Neben kurativer Zielsetzung kann auch eine Linderung von Symptomen (sog. palliative Zielsetzung) einen operativen Eingriff erfordern.
Strahlentherapie
Die Strahlentherapie wird entweder primär bei umschriebenen inoperablen nicht-kleinzelligen Lungenkarzinomen ohne Fernmetastasierung oder als postoperative Bestrahlung bei Befall bestimmter Lymphknoten nach Operation eines nicht-kleinzelligen Lungenkarzinoms durchgeführt. Die früher übliche Kobalt-Strahlenquelle ist mittlerweile wegen der geringeren Nebenwirkungen durch Linearbeschleuniger ersetzt. Auch isolierte Knochen- oder Hirnmetastasen können gut mittels Strahlentherapie behandelt werden. Eine Neuerung der letzten Jahre ist die stereotaktische Bestrahlung mittels Linearbeschleunigern. Hierbei werden in einem kurzen Behandlungszeitraum deutlich höhere Einzeldosen verabreicht, mit höherer Erfolgsrate bei geringeren Nebenwirkungen. Voraussetzung hierfür ist ein lokal umschriebenes Tumorwachstum ohne weitere Tumormanifestationen. Dieses Verfahren stellt auch für isolierte Lungenmetastasen eine alternative Behandlungsform zur Operation dar. Neben der konventionellen Strahlentherapie (Strahlenquelle außerhalb des Körpers, die Strahlen müssen auf dem Weg zum Tumor die Haut durchdringen) gibt es noch die sog. Brachytherapie, bei der die Strahlenquelle über einen bronchoskopisch am Tumor platzierten Katheter eingebracht wird.
Chemotherapie
Die Chemotherapie wird häufig zusätzlich zur Operation eingesetzt (adjuvante und neoadjuvante Chemotherapie), um die Möglichkeit einer vollständigen Heilung zu erhöhen. Daneben kommt die Chemotherapie zum Einsatz in der Behandlung des metastasierten oder inoperablen Lungenkarzinoms, wobei hier die Symptomlinderung, Verbesserung der Lebensqualität und eine Lebensverlängerung die Zielsetzung darstellen (palliative Chemotherapie). Die Therapie wird in der Regel als Kombinations-Chemotherapie durchgeführt, in der mehrere Medikamente miteinander kombiniert werden, um die Wirksamkeit zu erhöhen, wohingegen die Nebenwirkungen begrenzt werden sollen. Eine ambulante Therapie ist in vielen Fällen möglich. Eine bessere Kontrolle des Tumors kann aus theoretischen Überlegungen heraus durch eine simultane, d. h. gleichzeitig stattfindende Radio- und Chemotherapie erreicht werden. Wegen der höheren Anzahl an Nebenwirkungen sollte so eine Therapie unter stationären Bedingungen durchgeführt werden.
Gibt es eine Vorsorgeuntersuchung für das Lungenkarzinom?
In der Frühdiagnostik des Lungenkarzinoms haben sich in den letzten Jahren einige vielversprechende Neuentwicklungen ergeben. Eine davon ist die Niedrig-Dosis-Spiral-Computertomographie des Brustkorbes. Eine aktuelle Studie aus Amerika konnte zeigen, dass die Sterberate des Lungenkrebs um 20 % gesenkt werden konnte, wenn bei Risikopatienten (langjährige Raucher) in einem regelmäßigen Abstand CT-Untersuchungen mit dieser Technik durchgeführt wurden. Die reduzierte Sterblichkeit ist darauf zurückzuführen, dass die Lungenkarzinome früher erkannt und somit in einem Stadium entdeckt werden, in dem sie noch operiert werden können. Allerdings werden durch eine solche Vorsorge auch Patienten operiert, die einen Herd in der Lunge haben, welcher sich dann während oder nach der Operation als gutartig herausstellt und eigentlich gar nicht operiert hätte werden müssen. Die Vorsorge mittels Niedrig-Dosis-Spiral-Computertomographie ist daher kein Standardvorgehen.
Da auch eine Niedrig-Dosis-Spiral-Computertomographie eine gewisse Strahlenbelastung für den Patienten bedeutet, gibt es derzeit keine Empfehlung, diese Art der Vorsorgeuntersuchung bei gesunden Nichtrauchern durchzuführen.
Risikofaktoren
Die Hauptursache für das Lungenkarzinom ist das inhalative Zigarettenrauchen, ca. 85 % der Lungenkrebserkrankungen sind durch Zigaretten bedingt. Dabei besteht eine Dosisabhängigkeit zwischen Zigarettenkonsum und Erkrankungswahrscheinlichkeit:
- das Risiko eines Rauchers, an einem Lungenkarzinom zu erkranken, ist bei Rauchern 22-fach, bei Raucherinnen 12-fach erhöht im Vergleich zu Nichtrauchern
- je früher der Beginn des Rauchens im Leben ist, desto höher ist das Erkrankungsrisiko (bis zu 30-fach erhöht)
- eine Verdopplung des sogenannten „pack years“ (Produkt aus der Anzahl der täglich gerauchten Zigarettenschachteln und der Raucherjahre) verdoppelt bis vervierfacht das Risiko, an Lungenkrebs zu sterben
- bei Aufgabe des Rauchens verringert sich das Erkrankungsrisiko, je länger das rauchfreie Intervall wird. Dabei wird das relativ niedrige Risiko eines Nichtrauchers allerdings nicht mehr erreicht. Auch Passivrauchen erhöht das Erkrankungsrisiko um den Faktor 1,5–2.
Weitere Lungenkrebs fördernde bzw. auslösende Substanzen sind u. a. Asbest, Arsen, Nickelmetalle, Radon und sogenannte polyzyklische aromatische Kohlenwasserstoffe. Auch ein genetisches Risiko für Lungenkrebs ist in einigen Fällen vorhanden. So haben zum Beispiel Kinder, deren Eltern an Lungenkrebs erkrankt sind, ein im Vergleich zur Normalbevölkerung 2- bis 3-fach erhöhtes Erkrankungsrisiko.
Tumornachsorge
Nachsorgepass Thoraxchirurgie

Was versteht man unter Tumornachsorge?
Als Nachsorge wird die regelmäßige ärztliche Kontrolle nach Therapie eines Krebsleidens bezeichnet. Die Nachsorge vervollständigt nicht nur jede Krebsbehandlung sondern ist ein ganz wichtiger Teil der gesamten onkologischen Versorgungskette mit dem übergreifenden Ziel, eine dauerhafte Betreuung und Begleitung zu sichern.
Was sind die Ziele der Tumornachsorge beim Lungenkrebs?
Die Tumornachsorge bei Patienten mit einem Lungenkrebs zielt darauf ab, ein erneutes Auftreten des Tumors in der Lunge (Lokalrezidiv) oder in anderen Organen (Fernmetastasen) zu erkennen. Durch ein frühzeitiges Feststellen eines erneuten Auftretens eines Tumors wird eine frühzeitige Behandlung möglich noch bevor Beschwerden auftreten.
In der Nachsorge ist es wichtig, die lungenfunktionelle Entwicklung des Patienten zu beurteilen und ggf. den Patienten einer nötigen Behandlung zuzuführen. In der Nachsorge müssen dabei nicht nur körperlichen Symptome erfasst werden, sondern auch psychosoziale Probleme bzw. etwaige anfallende Fragen zur Berufs- und Arbeitsfähigkeit mit dem Patienten diskutiert und Lösungsvorschläge angeboten werden. Dies geschieht in engem Bezug zum Hausarzt und Lungenfacharzt.
Als übergreifendes Ziel ist die Nachsorge auch essenziell für die Qualitätssicherung erforderlich, um eine Verlaufsdokumentation zur Beurteilung der Therapie-Ergebnisse zu haben.
Wie lange ist eine Tumornachsorge erforderlich?
Wie bereits erwähnt, soll die Nachsorge in enger Kooperation mit dem Hausarzt oder Lungenfacharzt durchgeführt werden. Dies setzt eine große Erfahrungen mit Lungenkarzinompatienten voraus. Prinzipiell sind alle Patienten mit einem Lungenkrebs für 5 Jahre der Nachsorge zuzuführen. Dabei schließt sich diese an die Behandlung durch Operation, Strahlen- oder Chemotherapie nahtlos an und sollte bereits nach der ersten Behandlung in der Klinik organisiert werden.
Welche Untersuchungen sind für eine vollständige Tumornachsorge beim Lungenkrebs erforderlich?
Ganz allgemein ist bei der Nachsorge zu beachten, dass ausreichend Zeit für das Nachsorgegespräch zwischen Arzt und Patient eingeplant wird. Besonders in der frühen Phase ist es sehr wichtig, die gesamte Situation des Patienten abzuklären und auch auf die psychosozialen Ansprüche und Schwierigkeiten einzugehen. Dies ist ergänzend zu den unmittelbaren klinischen und bildgebenden bzw. laborchemischen Kontrollen erforderlich und sollte mit der gleicher Sorgfalt durchgeführt werden.
Wer macht die Tumornachsorge?
Prinzipiell sollte die Nachsorge von einem Arzt mit Erfahrung in der Behandlung und Nachsorge von Lungenkarzinomen durchgeführt werden. Dies kann einerseits der speziell weitergebildete Hausarzt, der Lungenfacharzt, der Facharzt für onkologie oder der Thoraxchirurg sein. Wichtig ist dabei, dass die Ergebnisse aller erforderlichen diagnostischen Maßnahmen an dem Tag der Nachsorge vorliegen. Die Entscheidung, welcher Arzt nun speziell bei dem einzelnen individuellen Patienten die Nachsorge durchführt, bleibt selbstverständlich dem Patienten überlassen. Wichtigste Voraussetzung ist, dass ein ungestörtes Vertrauensverhältnis zwischen Arzt und Patient gegeben und die Regelmäßigkeit der erforderlichen Kontrollen möglich ist.